Gastric bypass
| Neem het voorbehoud bij medische informatie in acht. Raadpleeg bij gezondheidsklachten een arts. |

Een gastric bypass of maagomleiding is een operatie waarbij de maag wordt verkleind (soms tot slechts 10% van zijn oorspronkelijke omvang) en het voedsel deels om de maag heen naar de dunne darm geleid wordt. Met deze ingreep kunnen ernstige vormen van overgewicht behandeld worden, vooral de zogeheten morbide obesitas. De ingreep is ingewikkeld en ingrijpend, maar kan vaak laparoscopisch worden uitgevoerd.
Deze ingreep gaat verder dan alleen een maagverkleining met eventueel de plaatsing van een maagband.
Indicaties[bewerken | brontekst bewerken]
Overgewicht kan met allerlei bijkomende kwalen en ziektes gepaard gaan. Deze kunnen zo bedreigend zijn voor de levensverwachting van een patiënt dat het gerechtvaardigd is een gastric bypass uit te voeren. Voorbeelden van ziektes die door overgewicht veroorzaakt of verergerd kunnen worden:
- BMI > 40
- BMI > 35 en een van onderstaande comorbiditeiten
- Hoge bloeddruk
- Hart- en vaatziekten, zoals hersenbloeding en hartinfarct
- Type-2 diabetes mellitus (suikerziekte)
- Extreme Hypertensie
- Obstructieve slaap apneu
- Oesofageale reflux en zuurbranden
- Galblaas aandoeningen
- Leverziekten
- Trombose of diepveneuze trombose
- Degeneratie van de tussenwervelschijven van de rug
- Degeneratieve ziekte van de gewrichten (artrose) vooral van knieën en heupen
Contra-indicaties[bewerken | brontekst bewerken]
De operatie wordt afgeraden voor patiënten die lijden aan ernstige psychische problemen, verslaafd zijn aan alcohol of drugs, een behandelbare ziekte hebben die ten grondslag ligt aan het overgewicht, lijden aan ziektes waarbij anesthesie een ernstig risico vormt of een actieve ziekte van het maag-darmstelsel hebben.
Ingreep[bewerken | brontekst bewerken]
Er zijn meerdere manieren waarop deze chirurgische ingreep kan worden uitgevoerd. Maar in essentie bestaat elke procedure uit het volgende:
- Van het bovenste deel van de maag wordt een mini-maag gemaakt met een inhoud van ongeveer 15-30ml (1-2 lepels), dit beperkt effectief de hoeveelheid voedsel die ingenomen kan worden. De maag kan worden verkleind door het fysiek scheiden, dan wel door het partitioneren met behulp van chirurgische nietjes. Meestal wordt gekozen voor het fysiek scheiden om te voorkomen dat de maag zichzelf herstelt en de operatie als zodanig ongedaan maakt.
- Na de maag wordt de dunne darm gescheiden en wordt de maag op een andere wijze aan de dunne darm verbonden. De "nieuwe" maag wordt vervolgens rechtstreeks aangesloten op de dunne darm. Echter de hoeveelheid dunne darm die gebruikt wordt is afhankelijk van de gekozen methode en beïnvloedt uiteindelijk de hoeveelheid voedingsstoffen die nog door het lichaam opgenomen (kunnen) worden.
Gastric bypass, Roux en-Y (proximaal)[bewerken | brontekst bewerken]
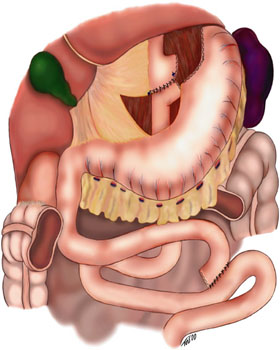
Dit is de meest voorkomende vorm van een gastric bypass, deze methode heeft verreweg de minste complicaties en het minste verlies aan noodzakelijke opname van voedingsstoffen. Ongeveer 45 cm onder de maag wordt de dunne darm losgemaakt, en wordt vastgemaakt boven op de plaats waar hij net is losgemaakt. Vervolgens wordt de nieuwe maag door middel van een Roux-deel vastgemaakt in een Y-connectie op de dunne darm. In de proximale procedure wordt het bovenste deel van de dunne darm gebruikt (80–150 cm) om de bypass vast te maken. Dit voorkomt een tekort aan opname van essentiële voedingsstoffen. De patiënt heeft nu sneller een voldaan gevoel bij een maaltijd en zal een zekere mate van onverschilligheid jegens voedsel ontwikkelen.
Gastric bypass, Roux en-Y (distaal)[bewerken | brontekst bewerken]
De dunne darm is 6 tot 10 meter in lengte, dus als de Y-connectie op een lager gelegen moment aan de dunne darm wordt vastgemaakt (distaal), is de hoeveelheid overgebleven darmen om voedingsstoffen op te nemen evenredig afgenomen. Om op kortere termijn grotere resultaten te kunnen boeken wordt soms de connectie in het onderste deel van de dunne darm gemaakt (100–150 cm voor het begin dan de dikke darm). Nadeel is dat onopgeloste vetten in het voedsel die niet opgenomen worden in de dikke darm door bacteriën een naar riekend en luidruchtig gas produceren. Deze methode wordt minder vaak toegepast, daar de nadelen niet opwegen tegen een slechts geringe toename in het gewichtsverlies.
Geluste gastric bypass ("mini-gastric bypass")[bewerken | brontekst bewerken]
Bij de eerste toegepaste gastric bypass in 1967 werd gebruikgemaakt van een lus van dunne darm in plaats van de Y-connectie. Hoewel simpeler om te maken heeft dit als nadeel dat gal en enzymen van de alvleesklier vanuit de dunne darm op deze manier de slokdarm in komen. Dit kon al dan niet ernstige ontstekingen en/of zweren veroorzaken in de maag en slokdarm. Deze methode wordt sinds 1970 niet meer actief toegepast, daar het risico te hoog was ten opzichte van het resultaat.
Dumping[bewerken | brontekst bewerken]
Een gastric bypass verandert het spijsverteringsstelsel en hiermee ook de manier waarop mensen op voedsel reageren. Het kan voorkomen dat een patiënt last krijgt van een fenomeen genaamd dumping, wat veroorzaakt wordt door de inname van suikers, echter ook andere koolhydraten kunnen dit effect bewerkstelligen. Het verteren van suikers in het lichaam gaat normaal gesproken samen met een toename van het vochtpercentage in de bloedsomloop, echter bij een maag-darmpatiënt kan dit een shockachtige toestand teweegbrengen. De situatie waarin de patiënt verkeert lijkt op een hyper-insulinereactie. Naast koolhydraten, kan een hoge zoutinname verschijnselen van het dumpingsyndroom uitlokken.
Symptomen van dumping zijn:
- Hartkloppingen
- Duizeligheid
- Transpireren
- Misselijkheid
- Flauwvallen
- Maagkrampen
- Oorsuizingen
- Diarree
- Braken
Dumping kan worden voorkomen door:
- zeer kleine porties te eten
- niet te drinken bij het eten
- suikerrijke producten te vermijden
- gebruik te maken van 'langzame koolhydraten'
- vaak op een dag te eten
Het dumpingsyndroom komt voor bij één op drie patiënten met een gastric bypass. Over het algemeen went de restmaag/darm aan het voedsel en is het dumpingprobleem een jaar na de operatie verminderd.
Zwangerschap[bewerken | brontekst bewerken]
Iemand die een gastric bypass heeft ondergaan kan zwanger worden. De gynaecoloog dient in het begin van de zwangerschap expliciet op de hoogte te worden gebracht. Het kan zijn dat een aangepast dieet noodzakelijk is; hiervoor kan een diëtist worden ingeschakeld.
Complicaties en Sterftecijfer[bewerken | brontekst bewerken]
Net als elke andere (chirurgische) ingreep heeft ook een gastric bypass complicaties die voor, tijdens of na de ingreep kunnen optreden. Het sterftecijfer ligt op ongeveer 1 op de 350 operaties[1], wat niet afwijkt van het gemiddelde met betrekking tot andere operaties aan patiënten met obesitas. Een aantal bekende complicaties zijn hieronder verduidelijkt.
Wondbesmetting[bewerken | brontekst bewerken]
Besmetting of infectie van de operatiewond. Bij deze operatie bestaat een kans van 2% op een lichte en 3% op een zware wondbesmetting.
Lekkage[bewerken | brontekst bewerken]
Het is mogelijk dat inwendig een van de verbindingen kan gaan lekken, statistisch is er een kans van minder dan 2%. Lekkages komen over het algemeen het meeste voor rond de maag; veelal door het te veel consumeren.
Littekenbreuk[bewerken | brontekst bewerken]
Een wond of litteken is een zwakke plek in de huid; hierdoor bestaat er een kans, zeker gezien het (morbide) obese personen betreft dat de huid op de plaats van het litteken kan gaan scheuren. Kans hierop is ongeveer 5%.
Galstenen[bewerken | brontekst bewerken]
De kans op het ontwikkelen van galstenen ligt aanzienlijk hoger, 5-50%. Deze complicatie is te wijten aan de snelle manier van afvallen. Sommige chirurgen verwijderen de galblaas preventief bij elke gastric bypass-operatie.
Maagzweer[bewerken | brontekst bewerken]
De kans op het ontwikkelen van een maagzweer precies op de overgang tussen maag en darm (ulcus anastomose) wordt geschat op 1-16%. Daarom worden er de eerste maanden na de operatie preventief maagzuurremmers voorgeschreven.
Malabsorptie[bewerken | brontekst bewerken]
Doordat het maag-darmkanaal 1,5 meter korter is geworden, worden voedingsstoffen, vitamines (en ook sommige medicijnen) minder goed opgenomen. Helaas herstelt het lichaam de opname van de kilo-calorieën, maar niet de opname van vitamines en medicijnen (Malabsorptie)). Patiënten dienen dan ook levenslang een voedingssupplement te slikken, waarbij doorgaans 200% van de adh (aanbevolen dagelijkse hoeveelheid) als voldoende beschouwd wordt[2]. Sommige medicijnen (waaronder een aantal antibiotica) en film-omhulde tabletten (voor langzame afgifte) blijken weinig werkzaam na een gastric bypass. Men dient er rekening mee te houden dat medicijnen enkele minuten na inname al door de darmwand worden opgenomen, zonder dat ze de zure maag gepasseerd zijn. Dat kan soms vreemde bijwerkingen geven.
Vitamine B12[bewerken | brontekst bewerken]
De opname van de belangrijke vitamine B12 kan verstoord zijn. De opname van deze vitamine geschiedt met behulp van Intrinsieke factor die in de maagwand wordt gemaakt. Doordat er nog maar heel weinig maagwand is, en het voedsel er maar heel kort verblijft is er nauwelijks kans om Intrinsieke factor aan de vitamine B12 te binden. Suppletie d.m.v. intramusculaire injectie kan de tekorten aanvullen. Omdat veel patiënten zelf injecteren als belastend ervaren, zijn er vitamine preparaten die wel tot 14000% van de ADH vitamine B12 bevatten en waarvan circa 1% via diffusie wordt opgenomen.
Trombose[bewerken | brontekst bewerken]
Na een operatie is trombose een veel voorkomende complicatie. Veel ziekenhuizen hebben als beleid dat patiënten een aantal weken na de operatie een anti stollingsmiddel (Fraxiparine, Clexane) zelf subcutaan moeten injecteren.
Adviezen[bewerken | brontekst bewerken]

Indien een patiënt een gastric bypass heeft ondergaan dan zijn er een aantal algemene tips en adviezen die worden meegegeven naast de patiënt specifieke adviezen.
Beperk volume[bewerken | brontekst bewerken]
Na de ingreep is de maag aanzienlijk verkleind, inhoud meestal niet groter dan 1 of 2 eetlepels. na een half jaar tot een jaar kan dit de inhoud van ongeveer een koffiekopje bedragen, hierna is de groei gestabiliseerd. Dit betekent dat iemand met een gastric bypass relatief weinig voedsel tot zich kan nemen. Het belangrijkste is het "vol is vol" gevoel niet meer te negeren, en het liefst al hiervoor te stoppen. Eet men te veel dan kan men hier misselijk van worden met de hierbij komende ongemakken van dien.
Langzaam consumeren[bewerken | brontekst bewerken]
Indien de maaltijd langzaam wordt geconsumeerd, zal men meer voldoening hebben van de maaltijd, en kan men eerder voelen wanneer de maag gevuld is. Dit voorkomt dat de maag wordt opgerekt en men wederom meer kan consumeren dan gewenst.
Voedingskeuze[bewerken | brontekst bewerken]
Omdat er minder geconsumeerd kan worden is het belangrijk een evenwichtig voedingspatroon te hanteren, aangezien de patiënt toch alle vitaminen en mineralen dient binnen te krijgen. Het consulteren van een diëtist is daarom aan te bevelen.
Maaltijdfrequentie[bewerken | brontekst bewerken]
Regelmaat is een belangrijke factor, dus een ontbijt, middagmaaltijd en een diner in afgepaste maat en uitsluitend vast voedsel. Daarnaast zijn gezonde tussendoortjes als een bakje yoghurt, wat fruit, cracker ook toegestaan in de loop van de ochtend en middag. Voldoende vochtinname is ook erg belangrijk, maar wel in kleine hoeveelheden. Drinken bevordert namelijk het wegspoelen van eten naar de dunne darm. Wanneer eten niet voldoende wordt weggespoeld naar de dunne darm kunnen er klachten ontstaan. Het gebruik van zoveel mogelijk gezonde producten, koffie, thee, (karne)melk, (bron)water zonder koolzuur, etc. wordt aanbevolen. Koolzuurhoudende en kunstmatig gezoete producten dienen zoveel mogelijk te worden gemeden.
Meer informatie[bewerken | brontekst bewerken]
- www.wlsplein.nl
| Bronnen, noten en/of referenties |
