Refluxziekte
| Neem het voorbehoud bij medische informatie in acht. Raadpleeg bij gezondheidsklachten een arts. |
| Refluxziekte | ||||
|---|---|---|---|---|
| refluxoesofagitis | ||||

| ||||
Röntgenfoto met reflux vanuit de maag naar slokdarm
| ||||
| Coderingen | ||||
| ICD-10 | K21 | |||
| ICD-9 | 530.81 | |||
| OMIM | 109350 | |||
| DiseasesDB | 23596 | |||
| eMedicine | med/857ped/1177 radio/300 | |||
| MeSH | D005764 | |||
| NHG-standaard | M36/samenvatting | |||
| ||||
Refluxziekte is een aandoening waarbij mensen veelvuldig en langdurig last hebben van zuurbranden ten gevolge van maagzuur dat terugstroomt naar de slokdarm (gastro-oesofageale reflux), of waarbij er schade optreedt aan het slijmvlies van de slokdarm.
Niet iedereen met gastro-oesofageale reflux heeft hiervan klachten. Daarnaast heeft ook niet iedereen die klaagt over zuurbranden, refluxziekte. Pas wanneer met een aanvullend onderzoek is bewezen dat de klachten gerelateerd zijn aan zuur dat terugstroomt, spreekt men van refluxziekte.
Symptomen[bewerken | brontekst bewerken]
Refluxziekte uit zich bij volwassenen met name in chronisch zuurbranden (zeurende, branderige pijn achter het borstbeen en/of in het maagkuiltje) en oprispingen. Wanneer het zuur helemaal tot in de keel of mond komt, kan dit een brandende keel, een vieze smaak en een stinkende adem geven, of de tanden aantasten. Ook kan het zuur gaan inwerken op de stembanden, wat zorgt voor heesheid, of op de luchtpijp met benauwdheid of hoesten als gevolg.[1]
Wanneer de slokdarm langdurig in aanraking komt met maagzuur raakt deze eerst geïrriteerd. Dit geeft onder andere pijnklachten. Als dit maar lang genoeg doorgaat, ontstaat een ontsteking (refluxoesofagitis). Dit kan leiden tot bloedverlies, waarbij het bloed via de maag en darmen uiteindelijk in de ontlasting terechtkomt (melena). Soms zijn de bloedingen zo erg, dat er vers bloed wordt opgebraakt. De irritatie kan ook zorgen voor (blijvende) verlittekening waardoor de slokdarm vernauwd kan raken (stenose). Door deze vernauwing treden slikklachten op en kan voedsel blijven steken.
Een ander effect van langdurige blootstelling op de slokdarm is dat het slijmvlies gaat veranderen (metaplasie) en meer gaat lijken op dat van de dunne-darm, een Barrett-slokdarm. Dit kan vervolgens soms leiden tot een adenocarcinoom van de slokdarm. Bij dergelijke patiënten wordt dan ook regelmatig een gastroscopie aanbevolen om een dergelijke ontaarding vroegtijdig te ontdekken.
Aanhoudend brandend maagzuur kan een grote impact hebben op de kwaliteit van leven. Omdat de klachten vaak erger zijn bij een liggende houding, komt een slechte nachtrust veel voor. Tuinieren en andere activiteiten waarbij veel gebukt wordt is vaak ook lastig. Ook bij sociale activiteiten en bijvoorbeeld bij sporten worden veel mensen door de zuurklachten beperkt.
Het stellen van de diagnose[bewerken | brontekst bewerken]
Er kan pas worden gesproken van refluxziekte wanneer de klachten aantoonbaar het gevolg zijn van brandend maagzuur dat vanuit de maag naar de slokdarm terugstroomt (reflux). De gouden standaard om dit aan te tonen is een 24-uurszuurmeting.
24-uurszuurmeting[bewerken | brontekst bewerken]
De zuurmeting, ofwel 24-uurs-pH-metrie of 24-uursimpedantiemetrie is een onderzoek waarbij via de neus een dunne sonde wordt geplaatst in de slokdarm vlak boven de overgang naar de maag. Dit slangetje blijft 24 uur zitten, en via dat slangetje wordt doorlopend de zuurgraad gemeten. Wanneer iemand vervolgens klachten heeft wordt op een knop gedrukt. Later kan in het ziekenhuis alles worden uitgelezen en wordt gekeken of er op ieder moment van klachten ook daadwerkelijk sprake was van reflux.[2] Belangrijk is dat dit zonder zuurremmende medicijnen gebeurt, anders kan een vertekend beeld ontstaan.
Gastroscopie[bewerken | brontekst bewerken]
Met een slokdarmspiegeling (gastroscopie) wordt door middel van een camera in de slokdarm en maag gekeken om te kijken of er door het maagzuur veroorzaakte schade is aan de slokdarm. Hiermee kan worden gezien of er sprake is van een chronische ontsteking van de slokdarm, of er sprake is van Barrett epitheel en of er een middenrifbreuk aanwezig is. Bij verdachte afwijkingen aan het slokdarmslijmvlies worden vaak kleine stukjes slokdarmweefsel weggenomen (biopten) om de eventuele graad van de metaplasie vast te stellen en vormen van kanker op te sporen.
Manometrie[bewerken | brontekst bewerken]
Met de manometrie wordt met behulp van een dunne sonde de drukken in de slokdarm gemeten. Hiermee kan worden gekeken of de slokdarm-maagovergang zich voldoende afsluit en of de motoriek van de slokdarm goed is.
Bij een deel van de patiënten met klachten worden er geen afwijkingen gezien of gemeten tijdens de onderzoeken.
Behandeling[bewerken | brontekst bewerken]
Leefstijlveranderingen[bewerken | brontekst bewerken]
Het vermijden van voeding die de klachten verergert, zoals koffie, rode wijn, sinaasappelsap, lijkt een redelijke aanpak. Daarnaast wordt patiënten geadviseerd om consumptie van grote maaltijden kort voor het slapengaan te vermijden. Gewichtsverlies is bewezen effectief en rookstop lijkt ook te werken.
Medicijnen[bewerken | brontekst bewerken]
Veruit het grootste deel van de patiënten kan behandeld worden met medicijnen die de maagzuurproductie doen afnemen, zoals protonpompremmers en H2-antagonisten, of medicijnen die het zuur binden. Zuurbinders (antacida) zijn aangeraden bij lichte klachten en dan vooral producten met algeldraat en magnesiumhydroxide als werkzame stoffen.
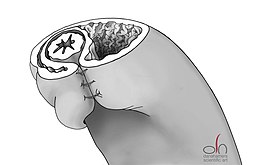

Operatieve behandeling[bewerken | brontekst bewerken]
In ernstige gevallen van de ziekte kan een chirurgische ingreep worden toegepast, een zogeheten fundoplicatie (vouwen van de fundus gastricus, de koepel van de maag). De klassieke methode is de fundoplicatie volgens Nissen, waarbij middels een gewone, open operatie de koepel 360 graden om de slokdarm gevouwen wordt.[3] Er bestaan verschillende variaties op deze methode, zoals de fundoplicatie volgens Toupet,[4][5] waarbij de koepel niet helemaal om de slokdarm wordt gevouwen, maar alleen langs de achterkant.[6] Tegenwoordig wordt deze ingreep laparoscopisch uitgevoerd.[6]
Recent zijn ook klinische studies uitgevoerd met een methode waarbij de gehele operatie via de mond en de slokdarm wordt uitgevoerd.[7] Dit gebeurt met een gespecialiseerd apparaat dat van binnenuit de maagkoepel omvouwt en tegelijk aan de slokdarm hecht. Het is nog onduidelijk of deze behandeling op de langere termijn ook goed werkt.
Fundoplicatie is een goede behandelingskeuze voor patiënten die niet goed geholpen zijn met zuurremmende medicijnen. Het is echter belangrijk dat deze operatie wordt verricht door een chirurg met veel ervaring hierin en dat de patiënt vooraf goed is onderzocht of er wel echt sprake is van refluxziekte en dat er een drukmeting is gedaan om te zien of de slokdarm sterk genoeg samenknijpt. Veruit het grootste deel van de patiënten reageert echter wel goed op zuurremmende medicatie, en heeft daarom geen operatie nodig.
Zie ook[bewerken | brontekst bewerken]
Externe links[bewerken | brontekst bewerken]
- Informatie over refluxziekte van de Motiliteit-Chirurgie polikliniek van het AMC te Amsterdam
- Informatie over refluxziekte van de polikliniek Chirurgie van Isala kliniek te Zwolle
Bronnen, noten en/of referenties
|
